编辑点评:麻醉亚专科必备的学习助手
同普医学科技官方专为医护人员打造的一个学习交流的平台,同普医学app是最新的版本,目前只支持麻醉亚专科学组,功能很丰富,包含了相关的专业知识、攻略和大咖直播等内容,想了解更多的可以来学习一下。

软件特色
1、专门为麻醉医护人员打造的一款医学相关内容学习的平台;
2、软件中包含了丰富的专科知识内容,还有视频直播看大咖;

3、专来的学习指南内容还有论坛交流讨论,发布和学习更多观点。
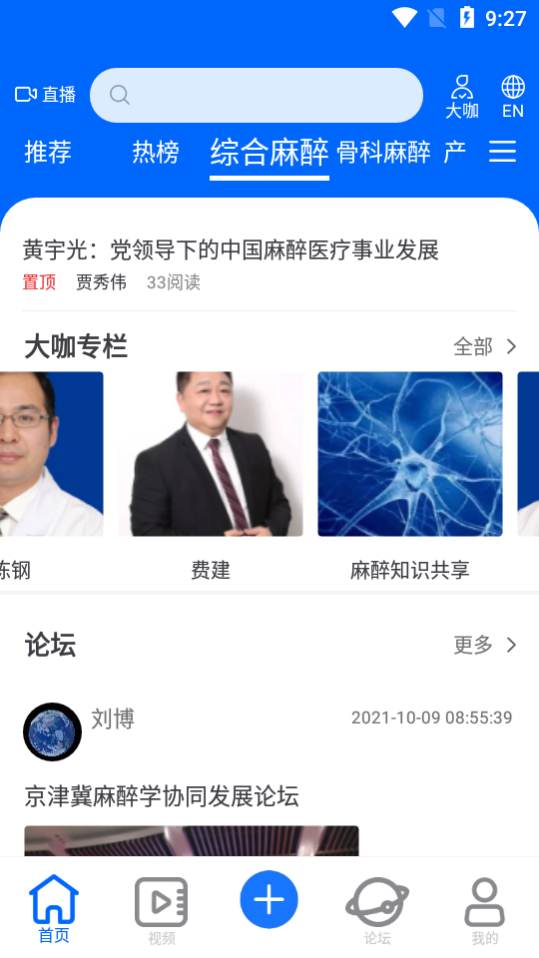
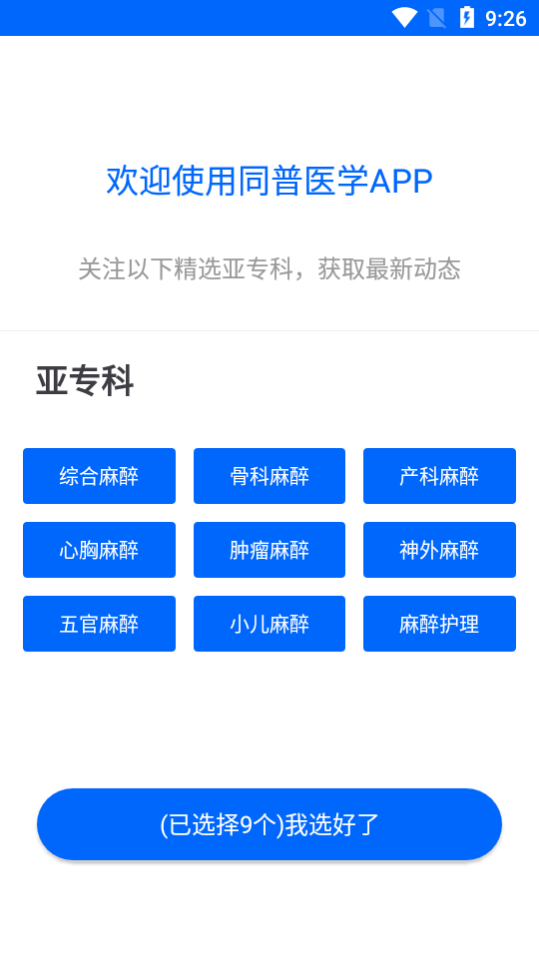
目前支持的版块
综合麻醉
骨科麻醉
产科麻醉
心胸麻醉
肿瘤麻醉
神外麻醉
五官麻醉
小儿麻醉
麻醉护理
软件特色
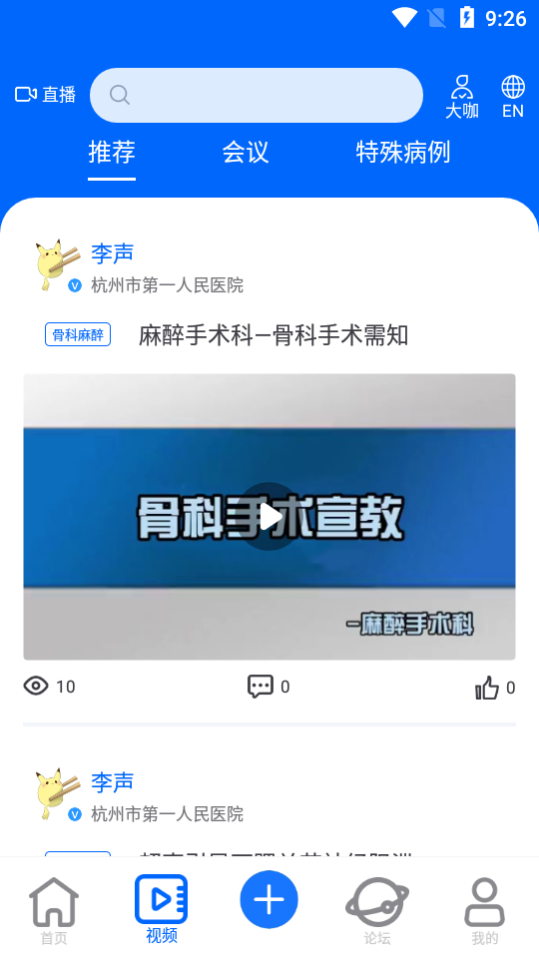
主要适用对象为麻醉医护人员。通过设置麻醉亚专科,并为每个麻醉亚专科提供相关的文章、视频、麻醉论坛、专题、特殊病例等内容供医护人员交流学习。医护人员可通过移动端发布帖子和短视频进行学术交流。
扩展阅读
目录
一、(支)气管镜诊疗镇静/麻醉的定义及目的
二、(支)气管镜诊疗镇静/麻醉的实施条件
三、(支)气管镜诊疗镇静/麻醉的适应证和禁忌证
四、(支)气管镜诊疗镇静/麻醉深度的分期和评估
五、(支)气管镜诊疗镇静/麻醉的操作流程
六、常见并发症及处理
一、(支)气管镜诊疗镇静/麻醉的定义及目的
(支)气管镜诊疗镇静/麻醉是指麻醉科医师在密切监控患者呼吸、循环状态下,通过应用适当的镇静药和(或)麻醉性镇痛药等药物以及维持呼吸等技术,使患者达到一定镇静或麻醉状态的一项麻醉技术。(支)气管镜诊疗镇静/麻醉的目的是消除或减轻患者的焦虑和不适,从而增强患者对于该内镜操作的耐受性、满意度与依从性,并最大限度地降低其在(支)气管镜操作过程中发生损伤和意外的风险,为(支)气管镜操作提供最佳的诊疗条件。
二、(支)气管镜诊疗镇静/麻醉的实施条件
(一)(支)气管镜诊疗镇静/麻醉的场所与设备要求
除应符合常规(支)气管镜诊疗室的基本配置要求外,开展(支)气管镜诊疗镇静/麻醉还应具备以下条件:
1.每个诊疗单元面积宜大于20m2,若空间有限,最低不应小于15m2。
2.每个诊疗单元应符合手术麻醉的基本配置要求。
3.具有独立的麻醉恢复室,根据受检患者数量与镇静/麻醉性质,合理设置面积和床位数,设备应符合麻醉恢复室基本要求。
4.(支)气管镜诊疗区域须配备困难气道处理设备和抢救设备,常用急救药品和拮抗药等。
(二)人员配备与职责
(支)气管镜诊疗的轻度、中度镇静可由经过专门镇静培训的医师负责。(支)气管镜诊疗的深度镇静/麻醉应由具有主治医师(含)以上资质的麻醉科医师负责实施。麻醉科医师与麻醉科护士宜相对固定,以保证患者在镇静/麻醉及麻醉恢复过程的安全。
三、(支)气管镜诊疗镇静/麻醉的适应证和禁忌证
(一)适应证
1.所有因(支)气管镜诊疗需要并愿意接受镇静/麻醉的患者。
2.对(支)气管镜检查有顾虑或恐惧,高度敏感而且不能耐受局麻下操作的患者。
3.一般情况良好,ASAⅠ级或Ⅱ级患者。
4.处于稳定状态的ASAⅢ级或Ⅳ级患者,应在密切监测下实施。
(二)禁忌证
1.有常规(支)气管镜操作禁忌者,严重肝肾功能和止血功能障碍以及饱胃或胃肠道梗阻伴有胃内容物潴留者。
2.未得到适当控制的可能威胁生命的循环与呼吸系统疾病,如急性冠状动脉综合征、未控制的严重高血压、严重心律失常、严重心力衰竭、新近发生的急性心肌梗死以及哮喘急性发作等。
3.ASAⅤ级的患者。
4.无陪同或监护人者。
5.有镇静/麻醉药物过敏及其他麻醉风险极高者。
(三)相对禁忌证
以下情况须在麻醉科医师管理下实施镇静/麻醉,禁忌在非麻醉科医师管理下实施镇静:
1.明确困难气道的患者,如张口障碍、颈颏颌部活动受限、强直性脊柱炎、颞颌关节炎、气管部分狭窄等,Mallampati分级Ⅳ级。
2.严重的神经系统疾病者,如脑卒中、偏瘫、惊厥、癫痫等。
3.有药物滥用史、年龄过高或过小、病态肥胖以及确诊的阻塞性睡眠呼吸暂停等患者。
4.多发性肺大疱、严重的上腔静脉阻塞综合征、活动性大咯血等。
5.对气道严重狭窄、活动性出血、异物梗阻等紧急气道患者,应按紧急手术麻醉原则处理,在严格履行知情同意的前提下,实施急救进行生命抢救。
四、(支)气管镜诊疗镇静/麻醉深度的分期和评估
(支)气管镜诊疗操作过程中应用镇静/麻醉药物可使患者意识水平下降或消失。根据患者意识水平受抑制的程度,镇静深度/麻醉可分为四级:轻度镇静、中度镇静、深度镇静和全身麻醉(表1)。
表1(支)气管镜诊疗的镇静/麻醉深度及其评估要点
轻度镇静
中度镇静
深度镇静*
全身麻醉*
Ramsay镇静评分
2~3分
4分
5~6分
反应
对语言刺激反应正常
对语言或触觉刺激存在有目的反应
对非伤害性刺激无反应,对伤害性刺激有反应
对伤害性刺激无反应
通气功能
无影响
足够,无需干预
可能不足,可能需要干预
常不足,常需干预
心血管功能
无影响
通常能保持
通常能保持
可能受损
*深度镇静及全身麻醉必须由麻醉科医师实施。
五、(支)气管镜诊疗镇静/麻醉的操作流程
(一)镇静/麻醉前访视与评估
1.麻醉前评估评估内容应与手术室内接受镇静/麻醉患者的术前评估相同,但应重点关注与(支)气管镜诊疗相关的个体风险评估。每例患者应常规拍摄胸部正侧位片和(或)胸部CT检查(必要时需行增强或薄层CT),以确定病变部位、范围和严重程度等,帮助麻醉科医师评估气道和肺部情况。在实验室检查上,建议遵循机构内常规。
2.患者知情同意应告知患者和(或)其委托代理人镇静/麻醉操作方案,并向患者和(或)其委托代理人解释镇静/麻醉的目的和风险,取得患者和(或)其委托代理人同意,签署麻醉知情同意书。
(二)(支)气管镜诊疗镇静/麻醉前准备
1.(支)气管镜诊疗镇静/麻醉前一般准备与普通(支)气管镜术前准备基本相同。
2.一般患者应在术前禁食至少6h,术前禁水至少2h。如患者存在胃排空功能障碍或胃潴留,应适当延长禁食和禁水时间。
3.患者如有活动义齿,应于检查前取下。
4.当日实施镇静/麻醉的主管医师应当对镇静/麻醉前评估与准备记录进行确认,并再次核对患者和将要进行的操作,并与(支)气管镜操作医师充分沟通。
5.术前不推荐常规应用抗胆碱能药物(如阿托品等)。
(三)(支)气管镜诊疗镇静/麻醉的实施与呼吸管理
1.表面麻醉
推荐将利多卡因作为常用表面麻醉药。利多卡因的使用主要有下述方法:喷雾法或雾化吸入法、气管内滴注法、含漱法、环甲膜穿刺法。鼻部麻醉时推荐使用2%利多卡因凝胶。咽喉部麻醉时,推荐使用1%利多卡因喷雾,支气管镜通过声门前应局部表面喷雾给予利多卡因。利多卡因总量应小于8.2mg/kg。
2.轻、中度镇静
宜在表面麻醉的基础上给予镇静及适量镇痛药物,使患者处于轻、中度镇静水平,并保留自主呼吸。临床最常选择咪达唑仑或联合芬太尼或舒芬太尼,适用于患者耐受能力较好且操作简单的(支)气管镜诊疗。
咪达唑仑可采用滴定法给予,60岁以下成年患者的初始剂量为(0.03~0.05)mg/kg(不宜超过3mg),于操作开始前(5~10)min给药,静脉注射后2min起效,逐渐达到中度镇静的程度,在操作(30~40)min内一般无需再次追加。咪达唑仑静脉给药应缓慢,约为1mg/30s;若操作时间延长,必要时可追加1mg,但使用总量不宜超过5mg。年龄超过60岁、衰弱及合并多种慢性疾病的患者,咪达唑仑用量应酌减。成人患者分次给予芬太尼(1~2)μg/kg或舒芬太尼(0.1~0.2)μg/kg,可明显提高患者耐受程度。新型静脉麻醉药瑞马唑仑,起效和失效迅速,对呼吸及心血管系统抑制作用较轻,也可尝试用于(支)气管镜检查的镇静。成人可先缓慢静脉注射芬太尼(50~75)μg或舒芬太尼(5~7.5)μg,再静脉注射瑞马唑仑(5.0~7.5)mg,当达到中度镇静时即可开始操作,必要时可追加瑞马唑仑2.5mg,但追加次数不宜超过5次。
3.深度镇静或静脉麻醉
在表面麻醉基础上的深度镇静或静脉麻醉,适用于常规的(支)气管镜诊疗操作,尤其是耐受较差的患者。
(1)右美托咪定联合应用麻醉性镇痛药物:在充分表面麻醉基础上,可在(10~15)min内静脉泵注右美托咪定(0.2~1)μg/kg,随后以(0.2~0.8)μgkg-1h-1维持。宜合用适量芬太尼、舒芬太尼或瑞芬太尼,可明显抑制气道操作的刺激。
(2)咪达唑仑或丙泊酚联合应用麻醉性镇痛药物:成人患者咪达唑仑的用量多在(1~3)mg,或在(1~5)min内静脉注射丙泊酚(1~1.5)mg/kg,维持剂量为(1.5~4.5)mgkg-1h-1;芬太尼静脉注射常用剂量为(1~2)μg/kg,其起效迅速,可维持(30~60)min;或舒芬太尼静脉注射常用剂量为(0.1~0.2)μg/kg,其起效较快,作用时间较长;或瑞芬太尼每次静脉注射(0.5~1.0)μg/kg,5min后可追加,也可单次注射后持续输注(0.05~0.1)μgkg-1min-1,随后逐渐调整剂量至0.025μgkg-1min-1。盐酸羟考酮可以单次给药(0.05~0.1)mg/kg,维持时间较长,一般无需再次追加。
(3)也可单次注射芬太尼(1~2μg/kg)或舒芬太尼(0.1~0.2μg/kg)联合丙泊酚靶控输注(效应室浓度:3~5μg/ml);也可选择丙泊酚(效应室浓度:3~5μg/ml)与瑞芬太尼(效应室浓度:1.5~3ng/ml)双靶控输注。若患者出现体动或呛咳,可追加丙泊酚(0.3~0.5)mg/kg。
(4)应用咪达唑仑和(或)芬太尼或舒芬太尼等(1.5~2)min后给予依托咪酯(0.2~0.3mg/kg),以预防肌肉震颤。也可在静脉给予芬太尼或舒芬太尼后(1.5~2)min后,使用容量配比为1:2混合液(依托咪酯20mg/10ml配比丙泊酚200mg/20ml),首次剂量为(0.15~0.2)ml/kg缓慢静注,根据患者镇静深度单次给予(1-2)ml追加。
(5)新型静脉麻醉药环泊酚也适用于(支)气管镜诊疗的镇静/麻醉。宜在应用芬太尼或舒芬太尼等(2~3)min后,给予环泊酚首次剂量(0.3~0.4)mg/kg。诊疗操作过程中,根据临床观察可给予追加环泊酚,<65岁患者每次可追加0.15mg/kg,≥65岁患者每次可追加0.12mg/kg,必要时可追加适量芬太尼或舒芬太尼。
4.硬质气管镜、喉罩或气管内插管下可弯曲支气管镜诊疗的全身麻醉
实施全身麻醉时,可考虑使用适量肌松药,以协助硬质气管镜、声门上气道管理工具(喉罩)或气管导管置入,尤其是进行损伤风险较大或需要精细定位的操作(如激光治疗、经支气管镜超声定位针吸活检术、电磁导航支气管镜检查等)时,要求保持患者无体动,以避免气道穿孔等并发症的发生。麻醉方式可根据患者病情、(支)气管镜操作性质以及麻醉科医师经验与水平选择全凭静脉麻醉、吸入麻醉或静吸复合麻醉,但需注意通气时可能存在严重漏气。气道管理工具的选择应依据诊疗类型、操作者经验等,气管插管麻醉适用于气管远端及支气管内的长时间诊疗操作,喉罩麻醉适用于声门下包括气管与主支气管诊疗操作,硬质气管镜适用于气管阻塞、异物清除、大咯血等。
5.呼吸管理
(1)去氮给氧:所有接受(支)气管镜诊疗镇静/麻醉的患者在镇静/麻醉前应自主呼吸下充分去氮给氧。
(2)鼻导管给氧:只适用于表面麻醉或轻中度镇静下肺功能良好患者且接受操作简单、时间较短的(支)气管镜诊疗。
(3)面罩通气:当SpO2<90%时,应采取面罩辅助呼吸或控制呼吸,适用于深度镇静或静脉麻醉下氧合与(或)通气功能明显下降的患者。且采用面罩上的Y型接口通气,可在维持有效呼吸功能的同时,进行时间较短的(支)气管内简单的诊疗操作。
(4)高频通气:高频通气模式常用的包括高频喷射与高频振荡通气。应选择合适的通气参数,包括通气频率、通气压力以及吸呼比率等,防止可能的并发症。高频通气适用于深度镇静或静脉麻醉下的(支)气管镜,尤其是硬质气管镜的诊疗操作。
(5)喉罩通气:在全麻下实施(支)气管镜诊疗时,利用Y型接口进行喉罩通气是较常采用的通气方式,其优点在于便于(支)气管镜操作医师观察声门及气管内病变。喉罩通气也适用于全身麻醉下较复杂、时间较长的(支)气管内诊疗操作。
(6)(支)气管导管通气:全身麻醉下利用Y型接口经(支)气管导管通气的效果确切可靠,适用于全身麻醉下较复杂、时间较长的气管远端与支气管内诊疗操作,尤其适合气管严重狭窄梗阻或外部压迫导致的气管狭窄。
(7)气道内操作需应用电刀、电凝器或激光等时,宜选用全凭静脉麻醉,并选择适当的气管内导管(如抗激光导管)。操作过程中严密监测吸入和呼出氧浓度,在保证患者不缺氧的情况下应全程将氧浓度控制在40%以下,避免气道内起火。
(四)镇静/麻醉中及恢复期的监护
常规监测应包括:心电图、呼吸、血压和脉搏血氧饱和度,有条件者宜监测呼气末二氧化碳分压;气管内插管(包括喉罩)全身麻醉宜常规监测呼气末二氧化碳分压。
(五)麻醉后恢复
1.凡镇静/麻醉结束后尚未清醒(含嗜睡)、或虽已清醒但肌张力恢复不满意的患者均应进入麻醉恢复室观察。
2.观察指标包括患者血压、心率、呼吸、脉搏血氧饱和度和神志状态以及有无恶心呕吐等并发症。如有呼吸道少量持续出血,应延长观察时间,直至出血停止,待(支)气管镜操作医师与麻醉科医师共同评估后方可离院。
3.严密监护,确保不发生坠床等。
4.离室标准:参见表2。一般情况下,如果评分≥9分,患者可由亲友陪同离院。如为住院患者,则按麻醉恢复常规管理。
表2镇静/麻醉后离院评分量表
生命体征(血压和心率)
疼痛
2=术前数值变化20%范围内
2=轻微
1=术前数值变化21%~40%
1=中等
0=变化超出术前值的41%以上
0=严重
运动功能
手术出血
2=步态稳定/没有头晕
2=轻微
1=需要帮助
1=中等
0=不能行走/头晕
0=严重
恶心呕吐
2=轻微
1=中等
0=严重
六、常见并发症及处理
(一)呼吸抑制
应暂停操作,提高吸入氧浓度并采用面罩辅助呼吸或控制呼吸,待患者呼吸恢复正常,SpO2回升后再继续操作。必要时,可气管内插管或置入喉罩辅助或控制呼吸,直至患者呼吸完全恢复正常。若患者采用苯二氮卓类药物镇静,必要时可考虑静脉给予拮抗剂氟马西尼。
(二)喉、(支)气管痉挛
发生喉痉挛时,可面罩加压给氧,加深麻醉,必要时给予肌肉松弛药。轻度支气管痉挛时,可面罩加压给氧,给予支气管舒张剂和(或)静脉注射糖皮质激素;严重支气管痉挛时,如患者氧饱和度难以维持,可加深麻醉并行面罩正压通气,必要时气管内插管并控制通气,同时给予支气管舒张剂和(或)静脉注射糖皮质激素。
(三)反流误吸
严格禁食禁饮,防止反流误吸。一旦发生呕吐,立即使患者采取侧卧位,扣拍背部,及时清理口咽部的呕吐物,观察生命体征,特别是氧合状态,必要时插入气管内导管并在(支)气管镜下行气管内冲洗及吸引。
(四)心血管并发症
镇静/麻醉药物、麻醉操作以及(支)气管镜诊疗操作可能造成患者心率与血压剧烈波动,甚至出现心律失常、心搏骤停等。因此应加强监测,并及时发现和处理相关并发症。
(五)出血
轻者可不处理,出血较多者可局部止血,保证氧合下镜下止血,严重时应进行支气管插管隔离双肺,必要时介入或外科手术治疗。对于气道内出血的处理应提前做好预案;操作开始前应与操作医师充分沟通;处理出血时,决策应及时准确,避免由于决策延误造成的处理困难。
(六)气道灼伤
立即停止所有气体,移走(支)气管镜设备,去除体内可燃物质(如气管导管、喉罩等),注入生理盐水。确认火焰熄灭后可使用面罩重新建立通气。应检查气道管理设备(如气管导管、喉罩等),评估是否有碎片残留于气道内。可考虑用支气管镜检查气道,清除异物,评估伤情,以确定后续处理。
更新说明
同普医学的第一个版本,初始设置各个麻醉亚专科学组。


 新浪微博Weibo手机版
新浪微博Weibo手机版 b站哔哩哔哩app手机版
b站哔哩哔哩app手机版 美图秀秀手机官方版
美图秀秀手机官方版 菜鸟app客户端
菜鸟app客户端 墨迹天气app官方版
墨迹天气app官方版 uc浏览器app官方正版
uc浏览器app官方正版 中国建设银行app最新版
中国建设银行app最新版 抖音极速版app正版
抖音极速版app正版 美团官方手机客户端
美团官方手机客户端 小红书app下载安装
小红书app下载安装











 文都考研app安卓版v2.1.2 最新版
文都考研app安卓版v2.1.2 最新版 Voscreen英语学习app3.0.19 手机版
Voscreen英语学习app3.0.19 手机版 元素周期表(Periodic Table)3.2.19 最新版
元素周期表(Periodic Table)3.2.19 最新版 JS-Dict词典v1.2.2 开源版
JS-Dict词典v1.2.2 开源版 Qalculate!安卓版v0.1.1 最新版
Qalculate!安卓版v0.1.1 最新版 音符玩家app官方版v1.0.30 安卓最新版
音符玩家app官方版v1.0.30 安卓最新版 氩极随时译手表版v1.0.0-release 安卓版
氩极随时译手表版v1.0.0-release 安卓版 考霸初中数学app解锁VIP版v3.1.5 最新版
考霸初中数学app解锁VIP版v3.1.5 最新版 AlexCalc科学计算器v1.0.5 手机版
AlexCalc科学计算器v1.0.5 手机版 背多分单词app手机版v1.0.0 安卓版
背多分单词app手机版v1.0.0 安卓版 免费普通话考试v1.0.8 安卓最新版
免费普通话考试v1.0.8 安卓最新版 Mo卡片app最新版v1.4.3 安卓手机版
Mo卡片app最新版v1.4.3 安卓手机版 高考志愿填报手册app最新版v1.1.5 安卓版
高考志愿填报手册app最新版v1.1.5 安卓版 Geogepa科学计算器最新版5.2.866.0 手机版
Geogepa科学计算器最新版5.2.866.0 手机版 三色记忆卡(sanser)v1.1.3 手机版
三色记忆卡(sanser)v1.1.3 手机版 学习强国tv电视版v1.0.1 安卓版
学习强国tv电视版v1.0.1 安卓版 建筑学长app安卓手机版v1.0.0 正版
建筑学长app安卓手机版v1.0.0 正版 趣趣乐答题app最新版v1.0.0.5 安卓版
趣趣乐答题app最新版v1.0.0.5 安卓版 医学题库网2025最新版v1.1.31 安卓版
医学题库网2025最新版v1.1.31 安卓版 学而思海文考研安卓版5.2.1.0 官方版
学而思海文考研安卓版5.2.1.0 官方版 考霸刷题宝免费会员版v1.7.0 最新版
考霸刷题宝免费会员版v1.7.0 最新版 大小: 24.5M
大小: 24.5M

















 陪玩软件哪个最好
陪玩软件哪个最好 pdf转图片软件推荐
pdf转图片软件推荐 安卓版免费PDF编辑器
安卓版免费PDF编辑器 AI智能助手软件
AI智能助手软件 天气预报app
天气预报app 雨课堂手机app
雨课堂手机app
 学习强国app手机版
学习强国app手机版
 Atlas人体解剖2024安卓免费版
Atlas人体解剖2024安卓免费版
 知乎知学堂app
知乎知学堂app
 链工宝app安全培训
链工宝app安全培训
 凯叔讲故事睡前故事app
凯叔讲故事睡前故事app
 学语言funeasylearn免登录版
学语言funeasylearn免登录版
 多邻国Duolingo英语日语法语免费版
多邻国Duolingo英语日语法语免费版
 网易云课堂学习平台
网易云课堂学习平台
 牛津阅读tree app
牛津阅读tree app
热门评论
最新评论